Molekulare Biomarker und bildgebende Verfahren
Molekulare Biomarker und bildgebende Verfahren
Dieser internationale Konsensbericht plädiert für die Anerkennung von EHS als eigenständige neuropathologische Erkrankung und für ihre Aufnahme in die Internationale Klassifikation der Krankheiten der WHO.
Molekularer Biomarker und bildgebende Verfahren bei der Untersuchung der Elektrohypersensibilität | Die klinische Forschung, die darauf abzielt, Krankheiten anhand von klinischen Beobachtungen sowie biologischen und radiologischen Befunden objektiv zu identifizieren und zu charakterisieren, ist ein entscheidender erster Forschungsschritt bei der Festlegung objektiver Diagnosekriterien und Behandlungen. Werden solche diagnostischen Kriterien nicht zuerst definiert, kann die Erforschung von Pathogenese und Ätiologie zu schwerwiegenden Verwechslungen und fehlerhaften medizinischen Interpretationen führen. Dies gilt insbesondere für die Elektrohypersensibilität (EHS) und vor allem für die so genannten „Provokationstests“- die nicht den kausalen Ursprung der EHS untersuchen, sondern den mit der EHS verbundenen besonderen Zustand der Umweltintoleranz mit Überempfindlichkeit gegenüber künstlichen elektromagnetischen Feldern (EMF).
Da diese Tests jedoch von mehreren EMF-assoziierten physikalischen und biologischen Parametern abhängen und an Patienten durchgeführt wurden, ohne dass zuvor EHS objektiv und/ oder Endpunkte angemessen definiert wurden, können sie derzeit nicht als gültige Forschungsmethoden zur Pathogenese angesehen werden. Folglich schließen die negativen Ergebnisse dieser Tests eine Rolle der EMF-Exposition als symptomatischer Auslöser bei EHS-Patienten nicht aus. Außerdem gibt es keinen Beweis dafür, dass EHS-Symptome oder EHS selbst durch psychosomatische oder Nocebo-Effekte verursacht werden. Dieser internationale Konsensbericht plädiert für die Anerkennung von EHS als eigenständige neuropathologische Erkrankung und für ihre Aufnahme in die Internationale Klassifikation der Krankheiten der WHO.
Einleitung
Zwei Mitglieder eines französischen Forschungsteams haben kürzlich wissenschaftliche Beweise dafür veröffentlicht, dass Elektrohypersensibilität (EHS) eine eigenständige und objektiv charakterisierte pathologische neurologische Störung ist, die mit molekularen Biomarkern und bildgebenden Verfahren diagnostiziert und behandelt werden kann.
Später wurde jedoch argumentiert, dass die in der Studie verwendeten molekularen Biomarker nicht mit der Exposition gegenüber elektromagnetischen Feldern (EMF) korreliert waren, was bedeutet, dass diese Studie nicht beweist, dass EHS durch EMF verursacht wird. Da das Ziel dieser klinischen Studie darin bestand, EHS als eine eigenständige pathologische Störung zu identifizieren und zu charakterisieren und nicht zu beweisen, dass EMF EHS-assoziierte Symptome oder EHS selbst verursachen können, antworten wir hier allen Wissenschaftlern, die die kritische Rolle des Einsatzes molekularer Biomarker und bildgebender Verfahren zur objektiven Identifizierung und Charakterisierung von umweltbedingten Krankheiten wie EHS und multipler chemischer Sensitivität (MCS) in Frage stellen. Darüber hinaus betonen wir, dass die klinische Forschung der entscheidende erste Forschungsschritt ist, der die Charakterisierung und Definition von Krankheiten ermöglicht.
Ohne zuvor objektive diagnostische Kriterien definiert zu haben, sind Studien, die sich mit der Pathogenese oder Ätiologie befassen, nur von begrenztem Wert, da sie zu verwechslungsfähigen Verzerrungen und medizinischen Fehlinterpretationen führen können. Die klinische Forschung ermöglicht es, Krankheiten zu diagnostizieren, pathophysiologische molekulare Mechanismen zu verstehen und Informationen über die Behandlung von Patienten zu liefern.
Klinische Forschung und „Public-Health-Forschung“
In der Medizin gibt es 2 verschiedene Forschungsparadigmen: zum einen die klinische Forschung, die hauptsächlich aus deskriptiven Studien zur Identifizierung und Charakterisierung von Krankheiten besteht, und zum anderen die so genannte „Public-Health-Forschung“, die hauptsächlich aus vergleichenden epidemiologischen Studien sowie aus experimentellen toxikobiologischen Daten besteht, um die Ursachen und Folgen von Krankheiten auf Bevölkerungsebene zu bewerten.
In diesem wissenschaftlichen Konsensbericht betonen wir erstens, wie unterschiedlich diese beiden komplementären medizinischen Forschungsbereiche sind, und zweitens erklären wir, warum die Verwechslung der Ziele dieser beiden unterschiedlichen Forschungsansätze zu wissenschaftlich unbegründeten Behauptungen führt, wie es derzeit bei umweltbedingten Erkrankungen, insbesondere bei EHS, der Fall ist.
Was ist klinische Forschung?
Seit ihrer Gründung durch Hippokrates bleibt die klinische Forschung die Grundlage der Medizin.
Sie besteht zunächst in der Beschreibung von Krankheiten, ohne notwendigerweise die Kausalität zu berücksichtigen. In der Antike beruhte der Ansatz im Wesentlichen auf der klinischen Beobachtung. Sobald sich jedoch die Biologie (bzw. Biochemie) im 19. Jahrhundert rasch weiterentwickelte, wurden biologische Tests entwickelt und eingesetzt, um die Beschreibung von Krankheitssymptomen zu ergänzen und Krankheiten objektiver zu definieren. Genauer gesagt wurden Biomarker, die in der klinischen Praxis und in der Forschung verwendet werden, seit 1998 als gemessene und objektiv bewertete Indikatoren definiert, die routinemäßig und wiederholt zur objektiven Charakterisierung von Krankheiten und deren Entwicklung verwendet werden können. Darüber hinaus wurde die Notwendigkeit betont, die Empfindlichkeit, Spezifität und Reproduzierbarkeit der biologischen Tests zu gewährleisten, die zur Identifizierung solcher Indikatoren verwendet werden. Dies hat das französische Team in früheren Studien getan, indem es geeignete biologische Tests ausgewählt hat, die speziell für die klinische Forschung bestimmt sind und von Referenzlabors hinsichtlich ihrer Empfindlichkeit, Spezifität und Reproduzierbarkeit qualifiziert wurden.
Die bei der klinischen Anwendung von Biomarkern erzielten Ergebnisse können mit den Symptomen und der Art der Erkrankung korrelieren, nicht aber mit den ursprünglichen Ursachen. Daher können diese Tests in der Praxis nicht dazu verwendet werden, den ursächlichen Ursprung von Krankheiten zu ermitteln, sondern nur zur nosologischen Identifizierung und Klassifizierung von Krankheiten.
Beispiel Krebs
Ein Beispiel dafür ist Krebs, bei dem verschiedene molekulare Biomarker aus dem peripheren Blut und/oder Urin routinemäßig zur Diagnose verschiedener Krebsarten, zur Bewertung der Wirksamkeit der Behandlung und zur Ermöglichung einer angemessenen Entscheidungsfindung bei der Nachsorge der Patienten verwendet werden. Es ist jedoch bekannt, dass Krebs eine multifaktorielle Erkrankung ist, die mit verschiedenen Risikofaktoren einhergeht; insbesondere wird sie durch verschiedene physikalische, chemische und/oder mikrobielle Umweltfaktoren verursacht. Daher können Biomarker, wie sie oben definiert wurden, nicht zur Bewertung des kausalen Ursprungs von Krebs herangezogen werden, da sie im Allgemeinen keine Aussage über die Kausalität treffen.
Diese Überlegung gilt auch für viele andere Krankheiten– z. B. Diabetes Typ 2, Adipositas, Herzerkrankungen, Alzheimer und andere Arten degenerativer Neuropathien -, bei denen molekulare Biomarker und bildgebende Informationen zwar die biologischen Merkmale der Krankheit und die nosologische Identifizierung widerspiegeln können, aber nicht spezifisch für die anfängliche Kausalität, da die Ätiologie vieler dieser Krankheiten multifaktoriell ist und noch immer nicht genau bestimmt wurde.
Bei der Ätiologie ist es wichtig, sie von der Pathogenese zu unterscheiden. In der Tat bezieht sich die Ätiologie – mit Ausnahme genetisch bedingter Erbkrankheiten – in erster Linie auf umweltbedingte Ursachen, die bei genetisch anfälligen Wirten auftreten, während sich die Pathogenese auf die molekularen Prozesse und pathophysiologischen Mechanismen bezieht, die von der Krankheitsentstehung bis zur endgültigen bioklinischen Präsentation der Krankheit beteiligt sind. Bei EHS, das durch das Vorhandensein einer Überempfindlichkeit gegenüber vom Menschen verursachten EMF charakterisiert und definiert ist (siehe unten), ist diese Unterscheidung von entscheidender Bedeutung, da Biomarker, wie bei anderen Krankheiten auch, intrakorporale pathophysiologische Mechanismen widerspiegeln können, aber nicht spezifisch die ursprünglichen Umweltursachen.
Ein weiteres Merkmal, das die klinische Forschung von der Forschung im Bereich der öffentlichen Gesundheit unterscheidet, ist, dass die klinische Forschung meist deskriptive Studien zur Identifizierung und Charakterisierung von Krankheiten auf klinischer und biologischer Ebene durchführt, während die Forschung im Bereich der öffentlichen Gesundheit hauptsächlich vergleichende epidemiologische Studien mit dem Ziel durchführt, die Ätiologie von Krankheiten und die beteiligten Risikofaktoren auf Bevölkerungsebene zu bestimmen.
Was ist Public-Health-Forschung, und wie unterscheidet sie sich von der klinischen Forschung?
Das Ziel der Public-Health-Forschung unterscheidet sich von dem der klinischen Forschung, wie sie oben definiert wurde.
Sie besteht darin, die Ursachen und Folgen von Krankheiten für die Bevölkerung in bestimmten Gebieten, Ländern oder auf weltweiter Ebene zu untersuchen, um demografische, Lebensbedingungen und insbesondere umweltbedingte gesundheitliche Risikofaktoren zu ermitteln und so die Ursachen von Krankheiten zu ergründen. Die wichtigsten Untersuchungsmethoden sind vergleichende deskriptive Epidemiologie, multiparametrische Studien und Dosis-Wirkungs-Analysen. Dies reicht jedoch nicht aus, da die Epidemiologie im engeren Sinne keine Kausalität nachweisen kann, sondern nur das Vorhandensein eines Zusammenhangs zwischen einem möglichen Kausalfaktor und einer gesundheitlichen Auswirkung- unabhängig von der retrospektiven oder prospektiven Analysemethode. Selbst wenn in epidemiologischen Studien eine Dosis-Wirkungs-Beziehung nachgewiesen werden kann, muss die Epidemiologie daher durch umfassende experimentelle toxikologische und biologische In-vitro- und/oder In-vivo-Daten ergänzt werden, wie dies in den neun Bradford-Hill-Kriterien für den Nachweis der Kausalität vorgeschlagen wird.
Ein gutes Beispiel dafür, wie die Ätiologieforschung abläuft (genauer gesagt, welche Rolle assoziierte Laborergebnisse dabei spielen) ist Krebs. Mehrere epidemiologische Studien, einschließlich derer für hochfrequente EMF-Strahlung (RFR) und extrem niederfrequente EMF (ELF EMF), haben einen assoziativen Zusammenhang zwischen EMF-Exposition und Krebs oder Leukämie gezeigt; daher hat die Internationale Agentur für Krebsforschung (IARC) ELF EMF im Jahr 2001 und RFR im Jahr 2011 als möglicherweise krebserregend für den Menschen (Gruppe 2B) eingestuft. Obwohl der in diesen epidemiologischen Studien gefundene Zusammenhang eine mögliche kausale Interpretation zulassen könnte, konnten Zufall, Verzerrungen und Störfaktoren noch nicht mit ausreichender Sicherheit ausgeschlossen werden. Daher konnten diese epidemiologischen Daten die karzinogene Kausalwirkung der vom Menschen verursachten EMF nicht endgültig belegen. Zudem wurde damals davon ausgegangen, dass keine umfassenden toxikologisch-biologischen Daten vorlägen. Dies scheint jedoch nicht mehr der Fall zu sein, da zwei neuere große unabhängige In-vivo-Studien, die die EMF-Exposition des Menschen so genau wie möglich simulieren, eine Zunahme der Krebserkrankungen bei Labortieren, die HF- oder ELF-EMF-Exposition ausgesetzt waren, dokumentiert haben.
NTP-Studie
In der ersten dieser Studien, die vom US-amerikanischen National Toxicology Program (NTP) durchgeführt wurde, wurden Ratten einer Ganzkörper-HF-Exposition bei 900 MHz und Mäuse einer Ganzkörper-HF-Exposition bei 1900 MHz ausgesetzt (beide Arten der HF-Exposition wurden mit ELF-EMF-Mobiltelefonimpulsen kombiniert). In der zweiten Studie, die vom italienischen Ramazzini-Institut durchgeführt wurde, wurden Ratten vom pränatalen Leben bis zum natürlichen Tod 1,8 GHz Global System for Mobile Communication (GSM) ausgesetzt. Was die Pulsationen von Mobiltelefonen betrifft, so haben ELF-EMF-Studien gezeigt, dass die Exposition gegenüber einem sinusförmigen 50 Hz-Magnetfeld vom pränatalen Leben bis zum natürlichen Tod die karzinogenen Wirkungen bekannter menschlicher Karzinogene erheblich verstärkt. Zusätzlich zu den Ergebnissen epidemiologischer Studien veranlassten diese beiden neuen unabhängigen Laborergebnisse und viele unabhängige frühere Studien an Tieren – darunter eine Studie der US Air Force aus dem Jahr 1992 und andere, die RFR-bedingte genetische DNA-Schäden und die Induktion von oxidativem Stress bei niedriger Strahlungsintensität zeigen- mehrere Wissenschaftler zu der Auffassung, dass die Beweise ausreichend sind, um RFR und ELF EMF als wahrscheinlich krebserregend für den Menschen, Gruppe 2A, oder sogar als krebserregend, Gruppe 1, einzustufen.
Unlogische methodische Ansätze
Über die Kriterien des von der IARC bewerteten Krebsrisikos hinaus muss die Kausalität der EMF-Exposition auch die von der WHO vorgeschlagenen Kriterien erfüllen: (a) „das Vorhandensein von biologischen Wirkungen und Gesundheitsgefahren kann nur nachgewiesen werden, wenn die Forschungsergebnisse in unabhängigen Labors repliziert oder durch verwandte Studien gestützt werden“; (b) „es besteht Übereinstimmung mit anerkannten wissenschaftlichen Grundsätzen“; (c) „der zugrundeliegende Mechanismus ist verstanden“; (d) und schließlich „eine Dosis-Wirkungs-Beziehung kann nachgewiesen werden“. Folglich sollten pathologische Störungen vor der Einrichtung und Durchführung von Kausalitätsuntersuchungen zuvor klar definiert und objektiv charakterisiert worden sein, so dass die Ätiologie- und Pathogeneseforschung im Sinne der obigen Definition unter unabhängigen und reproduzierbaren wissenschaftlichen Bedingungen durchgeführt werden kann.
Dies ist jedoch bei EHS immer noch nicht der Fall, da die Forscher leider mit der Kausalitätsforschung begannen, bevor EHS eindeutig identifiziert, vollständig beschrieben und objektiv als eine eigenständige pathologische Störung anerkannt war. Dies ist in der Tat ein unlogischer methodischer Ansatz, der zu potenziell verwechslungsfähigen Verzerrungen und verwirrenden Interpretationen führt. Was die Verwendung von Provokationstests mit Schein- bzw. EMF-Exposition bei EHS-Patienten nach eigenen Angaben betrifft, so besteht nach wie vor Verwirrung zwischen Ätiologie- und Pathogeneseforschung. Wie bereits betont, sollte zwischen der Ursache für die Entwicklung klinischer Symptome bei EMF-bezogenen überempfindlichen Patienten, d.h. nachdem EHS bereits aufgetreten ist (die Pathogenese), und dem umweltbedingten kausalen Ursprung von EHS selbst (die Ätiologie) unterschieden werden. Daher können Provokationstests bei EHS-Patienten nicht die Ätiologie, sondern nur die mit der Hypersensibilität verbundenen Symptome untersuchen.
Darüber hinaus müssen sowohl in der Ätiologie- als auch in der Pathogeneseforschung objektive Kriterien für die Krankheitsdiagnose festgelegt werden, bevor eine spezifische Untersuchung durchgeführt werden kann, um gültige Schlussfolgerungen zu erhalten. Dies ist leider bei den meisten Provokationsstudien, die bisher bei EHS-Patienten durchgeführt wurden, nicht der Fall. Sie wurden häufig an einer begrenzten Anzahl ausgewählter Patienten durchgeführt, ohne dass EHS-bezogene objektive Einschlusskriterien und geeignete Bewertungsendpunkte verwendet wurden. Dies zeigt, warum EHS zunächst objektiv als eine eigenständige pathologische Störung hätte definiert werden sollen, und zwar dank der Anwendung kritischer und strenger Methoden der klinischen Forschung, wie dies zuvor geschehen war und von mehreren Forschergruppen in verschiedenen wissenschaftlichen Artikeln mit Peer-Review veröffentlicht worden war, anstatt zu versuchen, nach EMF-bezogener Kausalität zu suchen, bevor EHS objektiv definiert wurde.
Der Fall der Elektrohypersensitivität
Nach ihrer bahnbrechenden Identifizierung und der Schaffung des Konzepts der „elektromagnetischen Sensibilität“ durch William J. Rea im Jahr 1991 wurde EHS als ein neu aufkommender pathologischer Zustand anerkannt, nachdem viele internationale Konsenskonferenzen versucht hatten, sie symptomatisch zu definieren.
EHS wurde 2005 von der WHO als ein behindernder Zustand mit unspezifischen Symptomen und ohne medizinische Diagnose und ohne Nachweis eines kausalen Ursprungs anerkannt. Im Anschluss an die von der WHO gesponserte wissenschaftliche Konsenskonferenz 2004 in Prag wurde dieser krankhafte Zustand als „idiopathische Umweltintoleranz“ (IEI) in Verbindung mit elektromagnetischen Feldern (IEI-EMF) bezeichnet, was auf eine Umweltintoleranz hindeutet, die möglicherweise durch EMF-bezogene Umweltexposition verursacht wird. Da dieser pathologische Zustand jedoch im Wesentlichen symptomatisch beschrieben wurde (ähnlich wie das zuvor beschriebene Mikrowellensyndrom), haben mehrere Forschungsgruppen, darunter das französische Forscherteam und andere, versucht, nach molekularen Biomarkern und radiologischen Kriterien zu suchen, um EHS objektiv zu identifizieren und zu charakterisieren.
Das französische Team zeigte zum ersten Mal, dass EHS in etwa 30 % der Fälle mit MCS einhergeht und dass EHS und MCS insgesamt mit einem ähnlichen klinischen Bild und einer ähnlichen biologischen Signatur verbunden sind. Es könnte sich also um zwei unterschiedliche ätiopathogene Kausalmechanismen für eine gemeinsame pathologische Störung handeln. Darüber hinaus zeigte dieses Team anhand der körperlichen Untersuchung der Patienten, dass nicht alle Symptome subjektiv sind, da in vielen Fällen Hautläsionen und möglicherweise neurologische körperliche Anomalien objektiv festgestellt werden konnten, was EHS zu einer echten neurologischen, pathologischen Störung macht. Dieser letzte Befund wurde auch von anderen beobachtet, die Fallberichte veröffentlicht haben, die die Rolle der HF-Exposition bei der Auslösung neurologischer Veränderungen zeigen und in einer einzigen klinischen Studie, in der EHS als neurologisches Syndrom beschrieben wurde. Darüber hinaus wurde gezeigt, dass HF-Exposition bei EHS-Patienten den Plasmaglukosespiegel erhöht und die Herzfrequenzvariabilität beeinflusst und dass HF-Exposition bei Patienten mit Multipler Sklerose die Symptome verschlimmern kann. Das bedeutet, dass HF-Exposition objektive, bioklinische Veränderungen beim Menschen hervorrufen kann. Diese verschiedenen objektiven Befunde stehen im Gegensatz zu dem, was in der wissenschaftlichen Literatur unter Verwendung einfacher Fragebögen und/oder Interviews veröffentlicht wurde, die tendenziell zeigen, dass EHS mit subjektiven Symptomen verbunden ist. Im Gegensatz zu diesen unbegründeten Behauptungen sind in der Tat nicht alle Symptome subjektiv; die meisten Symptome sind neurologisch und normalerweise nicht psychiatrisch.
Geringgradige Entzündungen und oxidativer/nitrosativer Stress
Das französische Team zeigte auch, dass die im peripheren Blut und Urin von EHS-Patienten nachgewiesenen Biomarker eine geringgradige Entzündung und oxidativen/nitrosativen Stress widerspiegeln, wie auch in einer italienischen Peer-Review-Veröffentlichung gezeigt wurde. Diese Veränderungen sind in der Tat unspezifische biologische Merkmale, da sie auch bei häufigen Krankheiten wie Krebs, Diabetes, Fettleibigkeit, Alzheimer und anderen mutmaßlich umweltbedingten pathologischen Störungen auftreten. Nichtsdestotrotz sind sie ein deutlicher Beleg für die somatische, nicht psychologische Signatur von EHS, wie dies auch bei vielen nosologisch anerkannten Krankheiten der Internationalen Klassifikation der Krankheiten (ICD) der Fall ist. Darüber hinaus wurde mit Hilfe verschiedener bildgebender Verfahren, einschließlich der zerebralen Ultraschall-Tomosphygmographie (UCTS) , des transkraniellen Dopplers der mittleren Hirnarterien und der funktionellen Magnetresonanztomographie (fMRT), gezeigt, dass EHS mit neurovaskulären Funktionsstörungen des Gehirns einhergeht, sogar mit potenziell neuronalen Läsionen, die in erster Linie die Schläfenlappen, insbesondere das limbische System, sowie andere Teile des Gehirns betreffen.
Diese Daten, die kürzlich in einer Übersicht über EHS-assoziierte pathophysiologische Mechanismen analysiert wurden, zeigen eindeutig den Weg auf, den wir einschlagen müssen, wenn wir mehr über EHS und MCS erfahren, ihre pathophysiologische molekulare Signatur verstehen und – vor allem – wenn wir effiziente Behandlungs- und Präventionsmethoden auf der Grundlage strenger wissenschaftlicher Daten festlegen wollen.
Warum die jüngsten wissenschaftlich unbegründeten Behauptungen zutiefst verwirrend sind
Aus wissenschaftlicher Sicht ist die kürzlich in einem Blog geäußerte Kritik, dass die wissenschaftlichen Veröffentlichungen des französischen Teams mit Einschlussproblemen verbunden waren und daher Nicht-EHS-Patienten anstelle von EHS-Patienten untersucht wurden und sogenannte „psychologische“ Provokationstests anstelle von Kohortenanalysen hätten verwendet werden sollen, um zu beweisen, dass EHS durch EMF-Exposition verursacht wird, nicht gerechtfertigt. Obwohl jeder Blog per se keinen wissenschaftlichen Wert hat, möchten wir gerade auf diese unbegründete Kritik reagieren, weil die vom französischen Team und anderen Forschern gewonnenen wissenschaftlichen Daten zu einer effektiveren Forschung über EHS anregen können.
| 5.1. Auswahl der Patienten in der Datenbank
Anders als fälschlicherweise angenommen, wurden die Patienten, die in die seit 2009 vom französischen Team prospektiv aufgebaute EHS-Patientendatenbank aufgenommen wurden, nicht aufgrund ihrer EHS-Selbstdiagnose ausgewählt,- sondern, wie bereits berichtet, anhand von sechs wichtigen klinischen Kriterien:
- (a) Abwesenheit einer bekannten Pathologie, die für die beobachteten klinischen Symptome verantwortlich ist;
- (b) Reproduzierbarkeit des Auftretens der Symptome unter dem Einfluss der vermuteten Umweltquellen, unabhängig davon, um welche es sich handelt;
- (c) Rückbildung oder Verschwinden der Symptome im Falle der vermuteten Vermeidung der Umweltquelle;
- (d) chronische Entwicklung des Auftretens der Symptome;
- (e) ein Symptombild, das dem in der veröffentlichten, von Fachleuten überprüften wissenschaftlichen Literatur für EHS und MCS beschriebenen ähnelt;
- (f) keine vorbestehende begleitende Pathologie wie Atherosklerose, Diabetes, Krebs und/oder neurodegenerative oder psychiatrische Erkrankungen, die die Interpretation der klinischen und biologischen Daten erschwert hätten.
Es ist anzumerken, dass die meisten dieser Kriterien denen nahe kommen, die 1999 auf einer internationalen Konsenskonferenz und in der daraufhin vorgeschlagenen Überarbeitung zur Definition von MCS verwendet wurden, und dass sie in Übereinstimmung mit den von der WHO berichteten Kriterien an EHS angepasst wurden, wobei ähnliche Basiskriterien verwendet wurden.
Wir stimmen zu, dass die Kriterien (b) und (c) von den subjektiven Empfindungen des Patienten abhängen. Wie jedoch in verschiedenen zuvor veröffentlichten Arbeiten dokumentiert, wurde die von den Patienten selbst angegebene EHS-Diagnose nicht berücksichtigt; stattdessen wurden alle verfügbaren Anamnesen und klinischen Untersuchungsdaten vor dem Einschluss sorgfältig analysiert, bevor der Fall in die Datenbank aufgenommen wurde. Als das französische Team mit der Erfassung dieser Patienten begann, gab es noch keine objektiven biologischen und/ oder radiologischen Diagnosekriterien für EHS. Tatsächlich gab es keine andere Möglichkeit, eine solche Bevölkerungsstichprobe zu definieren, und somit auch keine anderen verfügbaren Kriterien für die Aufnahme von Patienten in die Datenbank.
Es sollte auch bedacht werden, dass diese klinischen Einschlusskriterien vollständiger und präziser waren als diejenigen, die üblicherweise in so genannten Provokationsstudien verwendet werden; wenn jedoch die Einschlusskriterien und Endpunkte genau definiert und eingehalten werden, ist die Verwendung von Kohortenstudien in der klinischen Forschung voll und ganz gerechtfertigt. Im Gegensatz zu Fall-Kontroll-Studien sind prospektive Kohortenstudien nicht von Erinnerungsfehlern betroffen. Schließlich kann – unter Berücksichtigung der oben genannten klinischen Einschlusskriterien, die in früheren Studien des französischen Teams verwendet wurden – der Verdacht entkräftet werden, dass dieses Team Nicht-EHS- und/oder Nicht-MCS-Patienten statt echter EHS- und/oder echter MCS-Patienten untersuchte, da diese klinischen Einschlusskriterien und die verwendete Kohortenanalyse den Empfehlungen der WHO entsprechen.
Es hat sich inzwischen gezeigt, dass diese Mechanismen in erster Linie eine niedriggradige Entzündung, oxidativen/ nitrosativen Stress und folglich eine Öffnung der Blut-Hirn-Schranke beinhalten.
Wie bereits erwähnt, sollten Biomarker, die in der klinischen Praxis und Forschung verwendet werden, von jeglichen Laborergebnissen unterschieden werden, da es sich um Krankheitsindikatoren handeln muss, die routinemäßig verwendet werden und wiederholt durch biologische Tests gemessen werden können, die einer robusten Methodik entsprechen.
Ein schwerer Fehler ist es, das Ziel der klinischen Forschung mit Biomarkern und bildgebenden Verfahren mit dem der Kausalitätsforschung zu verwechseln.
Wie wir wiederholt betont haben, besteht das Ziel der klinischen Forschung zu EHS nicht darin, die kausale Rolle von EMF und/ oder Chemikalien (oder anderer möglicher Risikofaktoren) oder deren mutmaßliche Auswirkungen als symptomatische Auslöser zu bewerten, sondern vielmehr EHS selbst klinisch und biologisch zu definieren und zu charakterisieren. Daher waren Biomarker-Analysen nie dazu gedacht, mit der EMF- und/ oder Chemikalienexposition korreliert zu werden, sondern sollten stattdessen EHS objektiv definieren und seine pathophysiologischen molekularen Mechanismen charakterisieren. Es hat sich inzwischen gezeigt, dass diese Mechanismen in erster Linie eine niedriggradige Entzündung, oxidativen/ nitrosativen Stress und folglich eine Öffnung der Blut-Hirn-Schranke beinhalten.
Es ist wichtig, daran zu erinnern, dass diese verschiedenen molekularen Anomalien in verschiedenen unabhängigen experimentellen In-vitro- und In-vivo-Laborstudien nachweislich durch EMF und/oder Chemikalien verursacht wurden und dass Kinder nachweislich anfälliger für EMF-Exposition sind als Erwachsene, ein Ergebnis, das zu der Hypothese geführt hat, dass EMF als kausaler Faktor bei Autismus beteiligt sein könnten. Bei den experimentellen Studien ist die Tatsache, dass sich die vom Menschen erzeugten (künstlichen) Wellen physikalisch von denen natürlichen Ursprungs unterscheiden, von entscheidender Bedeutung, da die gepulsten und polarisierten physikalischen Eigenschaften der von der drahtlosen Technologie ausgestrahlten künstlichen Wellen für ihre toxisch-biologischen Auswirkungen verantwortlich sein könnten. Dies kann folglich als Leitfaden für die künftige Forschung dienen. Darüber hinaus geht man heute davon aus, dass vom Menschen erzeugte EMF durch kohärente biologische Schwingungen auf Zellen wirken können. Insbesondere könnte es eine Aktivierung von Kalzium-Ionenkanälen geben, die biologische und gesundheitliche Wirkungen auf nicht-thermischer Ebene hervorruft, ein Modell, das erstmals von Dimitris J. Panagopoulos et al. entwickelt und in jüngerer Zeit weiter dokumentiert wurde. Darüber hinaus wurde in mehreren früheren Experimenten versucht, insbesondere die Auswirkungen einer Exposition mit Millimeterwellen (MMW) niedriger Intensität auf das periphere Nervengewebe von Tieren und Menschen zu untersuchen, aber diese Studien konnten die mit EHS verbundenen neurologischen Auswirkungen nicht reproduzieren, sondern ergaben im Gegenteil einige unerwartete therapeutische positive Auswirkungen. Diese verschiedenen unabhängigen, aber im Großen und Ganzen übereinstimmenden experimentellen Studien bilden die Grundlage für die klinische Forschung, die auf einer Konsenskonferenz zu EHS im Jahr 2015 in Brüssel analysiert und in einer von Experten begutachteten Sonderausgabe veröffentlicht wurde.
ICNIRP- (ICNIRP)- Enge Verbindungen zur Industrie
Entgegen der wissenschaftlich unbegründeten Aussage der Internationalen Kommission zum Schutz vor nichtionisierender Strahlung (ICNIRP), einer deutschen Nichtregierungsorganisation mit angeblich engen Verbindungen zur Industrie, deuten die aus diesen experimentellen Studien gewonnenen physikalischen und biologischen Daten stark darauf hin, dass nicht-thermische (oder mikrothermische) Gesundheitseffekte sowohl bei Tieren als auch bei Menschen durch nicht-ionisierende Strahlung niedriger Intensität verursacht werden können. Unter Berücksichtigung der bisher gewonnenen pathophysiologischen Daten wurde daher eine Arbeitshypothese vorgeschlagen, die darauf hindeutet, dass EHS und MCS pathologische Störungen des Gehirns sind, wie dies durch bildgebende Verfahren nahegelegt wurde, und dass unter dem allgemeinen Begriff „Umweltstressoren“ umweltbedingte EMF und/oder Chemikalien ursächlich an ihrer Pathogenese beteiligt sein könnten, wie dies durch experimentelle und klinische In-vitro-Daten nahegelegt wurde (Abbildung 1). Dies muss jedoch noch bestätigt werden, da (in Verbindung mit dieser Hypothese des zentralen Nervensystems) unter anderen Expositionsbedingungen eine direkte Wirkung von EMF in peripheren Nervengeweben auftreten kann (siehe unten). Unabhängig von der Stichhaltigkeit dieser zerebralen Hypothese kommen wir jedoch zu dem Schluss, dass EHS und MCS mit Hilfe molekularer Biomarker und bildgebender Verfahren objektiv diagnostiziert werden können und dass die Patienten auf der Grundlage der vermuteten neuen pathophysiologischen Mechanismen behandelt werden können, wobei jedoch zu berücksichtigen ist, dass die Gesamtempfindlichkeit und -spezifität der zur Diagnose dieser pathologischen Störungen verwendeten Methode in naher Zukunft genauer definiert werden sollte.
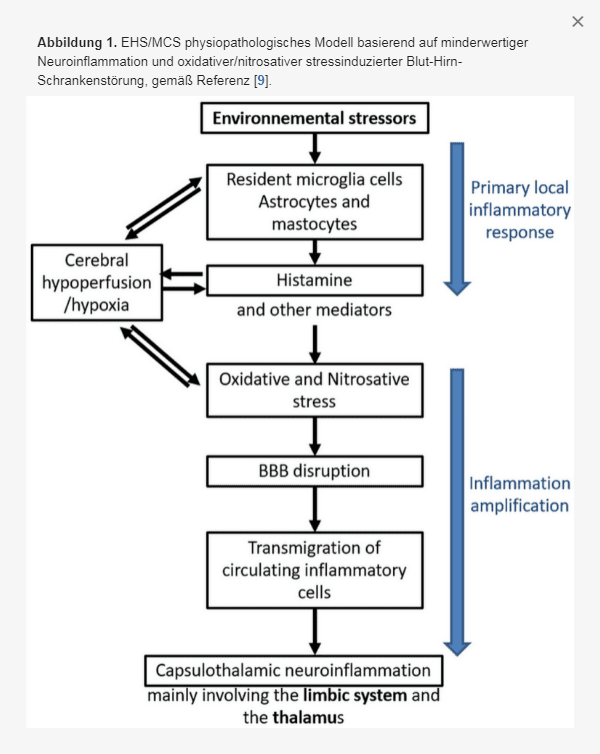
Abbildung 1 | Physiopathologisches Modell von EHS/MCS auf der Grundlage einer geringgradigen Neuroinflammation und einer durch oxidativen/nitrosativen Stress verursachten Störung der Blut-Hirn-Schranke, gemäß Referenz.
Abbildung 1 fasst die verschiedenen Schritte des pathophysiologischen Modells zusammen, das das französische Team bisher aus den derzeit verfügbaren veröffentlichten Daten konstruieren konnte. Auf der Grundlage von niedriggradiger Entzündung, oxidativem/ nitrosativem Stress und Prozessen der Öffnung der Blut-Hirn-Schranke versucht dieses Modell, die Mechanismen zu erklären, durch die pathophysiologische Effekte im Gehirn von EHS- und/ oder MCS-Patienten stattfinden könnten und wie es folglich zur EHS- und/oder MCS-Pathogenese kommen kann. Die verschiedenen Modellschritte wurden unter Berücksichtigung zahlreicher verfügbarer wissenschaftlicher Daten entwickelt, die in den zuvor veröffentlichten Artikeln des französischen Teams enthalten sind – insbesondere für Mikrogliazellen, Astrozyten und Mastozyten, zerebrale Hypoxie, Histamin, oxidativen/nitrosativen Stress, Störung der Blut-Hirn-Schranke und für die Transmigration von Entzündungszellen aus dem peripheren Blut.
Ein weiterer Versuch, die vom französischen Team veröffentlichte, von Experten begutachtete Arbeit zu diskreditieren, bestand in der Behauptung, dass die bei der Untersuchung der Patienten angewandte Methodik nicht rigoros war. So wurde beispielsweise behauptet, dass in der ersten Studie dieser Forschergruppe 489 von 1296 Patienten aus unbekannten Gründen künstlich aus der Studie „ausgeschlossen“ wurden. Dies ist nicht richtig. Wie aus dem Papier hervorgeht, wurden die 489 Patienten einfach deshalb ausgeschlossen, weil sie noch nicht vollständig auf klinische Befunde, Biomarker und bildgebende Verfahren untersucht worden waren. Eine weitere unbegründete Behauptung war, dass, da viele der untersuchten Patienten aus dieser Kohortenstudie aus verschiedenen geografischen Gebieten wie Europa, den USA, Kanada, Australien usw. stammten, eine zuverlässige Qualität der Probenahme nicht hätte gewährleistet werden können, da die Messung der Marker in dem geografischen Gebiet durchgeführt worden wäre, in dem die Patienten lebten. In dem Papier wird jedoch berichtet, dass alle untersuchten Patienten in dieser Kohorte das französische Team in Paris aufsuchten und dass alle biologischen Tests der Patienten in einem einzigen, erfahrenen biologischen Labor in Paris durchgeführt wurden, um die Patienten unter ähnlichen Bedingungen zu untersuchen, indem standardisierte technische Bedingungen der „guten Laborpraxis“ angewendet wurden.
| 5.3. „Psychologische“ Provokationstests
Die Beschränkung der Untersuchung von EHS auf die Verwendung von „psychologischen“ Provokationstests und auf biochemische Tests, die nach „physiologischen“ Markern suchen, ist ein sehr restriktives und begrenztes Forschungsziel, da es die klinische Forschung, epidemiologische, toxikologische und biologische Studien und andere Bereiche wissenschaftlicher Untersuchungen nicht einbezieht und die verschiedenen WHO-Empfehlungen für die Kausalitätsbewertung nicht erfüllt. Darüber hinaus ist der Begriff „psychologisch“ keine gute Bezeichnung, da Schein- versus EMF-Expositionstests nicht das psychologische Verhalten von EHS-Patienten untersuchen sollten. Vielmehr sollten sie versuchen, die Pathogenese zu testen, d.h. die mutmaßliche Rolle der EMF-Exposition bei der Auslösung von EMF-bedingter Intoleranz bei Patienten, die vermutlich als überempfindlich gegenüber EMF gelten. Folglich können diese Tests, wenn sie auf einer nicht-objektiven Bewertung beruhen, wie oben erwähnt, im Allgemeinen keine wissenschaftlich glaubwürdigen Daten für die Rolle der EMF-Exposition bei der Auslösung von EMF-bezogenen Wirkungen liefern. Dies könnte erklären, warum viele Studien, die Provokationstests bei EHS-Patienten verwenden, über negative Ergebnisse berichten (d. h., dass die Patienten auf der Grundlage subjektiver Endpunkte nicht zwischen Schein- und EMF-Exposition unterscheiden können). Darüber hinaus sollten wir auch in Betracht ziehen, dass in einigen Fällen diese „negativen“ Ergebnisse auf die Tatsache zurückzuführen sein könnten, dass nicht alle Quellen elektromagnetischer Verschmutzung aus der getesteten Umgebung eliminiert wurden, so dass eine Person, die empfindlich auf ELF EMF oder auf Zwischenfrequenzen (z.B. „schmutzige Elektrizität“) reagiert, eher auf „unkontrollierte“ Frequenzen als auf die getestete RFR reagieren könnte.
Von der Telekommunikationsindustrie finanzierte Studien
Diese negativen Ergebnisse haben leider die Spekulationen von Psychologen bestätigt, die frühere, von der britischen Telekommunikationsindustrie finanzierte Studien durchgeführt haben, dass EHS eine psychologische und keine somatische Erkrankung ist. Im Gegensatz zu einer solchen Hypothese bedeutet dies jedoch nicht, dass EHS-Patienten eine EMF-Exposition tolerieren können, da – wie in Tabelle 1 dargestellt – viele methodische Einschluss- und Bewertungsprobleme und medizinische Interpretationsfallen mit der Verwendung dieser Tests verbunden sind. In der Tat müssen wir daran erinnern, dass für eine wissenschaftlich glaubwürdige Bewertung (i) jede Provokationsstudie objektive Einschlusskriterien verwenden sollte, die auf der anfänglichen somatischen Charakterisierung von EHS basieren, (ii) methodische Verfahren auf strengen und geeigneten objektiven Parametern basieren sollten, die so nah wie möglich an den realen Expositionsbedingungen des Patienten sind, und (iii) eine klare Definition der Art des objektiven Endpunkts in Betracht gezogen werden sollte. In der Tat sollten subjektive Endpunkte in Provokationsstudien begrenzt und sogar vermieden werden (siehe unten), da eine Verzögerungsphase zwischen der EMF-Exposition und dem Auftreten von Symptomen möglich ist und es für die Patienten schwierig sein kann, nach dem Auftreten von Symptomen zwischen realer Exposition und Scheinexposition zu unterscheiden. (siehe Tabelle 1).
Einige methodische Mängel, die Provokationstests.
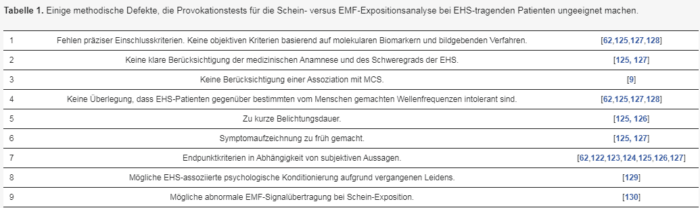
Tabelle 1 | Einige methodische Mängel, die Provokationstests für die Analyse von Schein- versus EMF-Exposition bei EHS-Patienten ungeeignet machen. (Bild vergrößern, um es lesbar zu machen)
Offensichtlich wurden in den meisten Provokationsstudien nicht alle drei Schritte des oben beschriebenen Verfahrens befolgt, was bedeutet, dass die derzeitige dogmatische psychologische Interpretation der negativen Ergebnisse wissenschaftlich irrelevant ist.
Zusätzlich zu den Abhängigkeiten von Trägerfrequenz, Modulation, Genotyp, physiologischen Merkmalen und dem Vorhandensein von Radikalfängern und Antioxidantien deuten neue Daten auf Abhängigkeiten der RFR-Wirkungen von Polarisation, Intermittenz und Kohärenzzeit der Exposition sowie von elektromagnetischen Streufeldern während der Exposition hin. Die meisten dieser Parameter wurden in den Provokationsstudien nicht berücksichtigt, so dass die meisten dieser Studien nicht schlüssig sind.
Tatsächlich haben nicht alle Provokationsstudien bei EHS-Patienten zu negativen Ergebnissen geführt, was bedeutet, dass EMF-Exposition potenzielle Auslöser für biologische und klinische Wirkungen bei solchen Patienten sein könnten. Zum Beispiel wählten Rubin et al. in ihrer systematischen Überprüfung von 122 Provokationsstudien aus dem Jahr 2011 willkürlich 29 Einzel- oder Doppelblindstudien aus, die so bewertet wurden, dass sie dem Auswahlprotokoll der Überprüfung entsprachen (d.h., Das bedeutet, dass EMF bei so genannten IEI-EMF-Patienten verschiedene objektive physiologische Veränderungen hervorrufen können, wie z.B. Herzfrequenz- und/oder Blutdruckvariabilität, veränderter papillärer Lichtreflex, reduzierte visuelle Veränderung und Wahrnehmung, verändertes Elektroenzephalogramm (EEG) während des Schlafes und Hautleitfähigkeitsveränderungen, etc.
Im Vergleich zur Scheinexposition wurde in einem einzigen EHS-Fall in einem Doppelblind-Verfahren auch berichtet, dass die Induktion einer symptomatischen Intoleranz eher durch den Wechsel von Ein- und Ausschalten des Feldes als durch das Vorhandensein einer EMF-Exposition selbst verursacht wurde, während der EHS-Patient diese Exposition nicht wahrgenommen hat. Wie die Autoren feststellten, bedeutet dies, dass die statistisch zuverlässigen somatischen Reaktionen auf unterschwellige EMF-Exposition unter Bedingungen erhalten wurden, die den ursächlichen Effekt eines psychologischen Prozesses vernünftigerweise ausschließen.
Solche positiven Daten, die durch Provokationstests erhalten wurden, wurden auch unabhängig voneinander in zwei früheren unterschiedlichen EHS-Fallberichten und in jüngerer Zeit in zwei Studien gezeigt, die bei EHS-Patienten die objektive Wirkung von gepulster Mikrowellenstrahlung auf die Herzfrequenzvariabilität in einer Doppelblind-Provokationsstudie und allgemeiner die Auswirkungen von RFR auf das Blut, das Herz und das autonome Nervensystem zeigten. Ähnliche objektive Endpunkte wurden auch unabhängig voneinander von zwei deutschen Wissenschaftlern – Andreas Tuengler und Lebrecht von Klitzing – zur Verfügung gestellt, die der Ansicht waren, dass die Herzfrequenzvariabilität, die Mikrozirkulation (Kapillardurchblutung) und die Aufzeichnung von elektrischen Hautpotentialen und Elektromyogrammen (EMG) geeignete nicht-invasive Methoden für den Einsatz in Provokationsstudien als objektive Endpunktbewertung sind.
Im Gegensatz dazu wird bei den so genannten „psychologischen“ Provokationstests davon ausgegangen, dass sich die Versuchspersonen ihrer Exposition bewusst sind, unabhängig davon, ob es sich um eine echte oder vorgetäuschte Exposition handelt. Dies ist eine falsche, nicht objektive Annahme, weil es, wie oben erwähnt, eine erhebliche Verzögerung zwischen der Exposition und dem Auftreten einer wahrnehmbaren Wirkung geben kann und weil sich die Versuchsperson möglicherweise nicht bewusst ist, dass die schädlichen Wirkungen tatsächlich stattfinden, während möglicherweise Biomarker und die zuvor berichteten neurologischen und hautbasierten objektiven Reaktionen (gemessen durch Herzfrequenzvariabilität, Mikrozirkulation, elektrische Hautpotentiale oder verändertes EMG) auf das Auftreten einer induzierten, d. h. kausalen Wirkung hinweisen.
Im Gegensatz zu den anhaltenden unbegründeten Behauptungen einer psychologischen Ätiologie deuten diese verschiedenen unabhängigen Befunde stark auf eine kausale Rolle von EMF bei der Induzierung bioklinischer Effekte bei EHS-Patienten hin, wie dies auch bei Allergiepatienten der Fall ist, bei denen eine Zunahme der allergischen Reaktion bei akuter EMF-Exposition ebenfalls beobachtet wurde. Dies veranlasste uns zu einer ernsthaften Diskussion über die insgesamt irrelevanten EHS-assoziierten Einschlusskriterien und die künstliche Auswahl, die Rubin et al. in seiner so genannten Übersichtsarbeit über Provokationsstudien getroffen haben. Auch wenn der gegenwärtige medizinische Stand jede psychologische Ätiologie- und Pathogenese-Kausalinterpretation für das Auftreten von EHS und die Entwicklung von Symptomen vermeiden sollte, bleibt dennoch eine grundlegende Frage erster Ordnung offen. Könnten diese Tests das Konzept der Überempfindlichkeit von EHS-Patienten gegenüber EMF stützen, d.h., dass EHS-Patienten empfindlicher auf EMF reagieren als „gesunde“ Personen?
► Eine Vorbemerkung zu dieser wichtigen Frage ist, dass berichtet wurde, dass gesunde Probanden unter EMF-Exposition im Vergleich zum nicht-exponierten Zustand keine Veränderungen in der Herzfrequenzvariabilität, der Mikrozirkulation und den elektrischen Hautpotentialen zeigen, während EHS-Patienten typische Veränderungen in diesen drei Parametern im Laufe der Zeit und danach aufweisen; diese Vermutung muss ernsthaft diskutiert werden.
In der Tat sollte der Nachweis einer Überempfindlichkeit gegenüber EMF das Hauptziel von Provokationstests bei EHS-Patienten sein. Zu diesem Zweck sollten EHS-Patienten in Fall-Kontroll- oder randomisierten Studien streng mit gesunden Kontrollpersonen verglichen werden, und objektive Endpunkte sollten angemessen definiert werden. Leider wurden solche vergleichenden Studien bisher nicht durchgeführt. Unseres Wissens ist die Hypersensibilität gegenüber EMF bei EHS-Patienten (d.h. die Senkung der EMF-Toleranzschwelle) noch immer nicht eindeutig nachgewiesen, da im Gegensatz zu früher berichteten Vermutungen mehrere Provokationsstudien mit gesunden Probanden auch einige biologische Effekte gezeigt haben, die durch EMF-Exposition induziert werden, einschließlich Baroreflexaktivität, erhöhte Glukosestoffwechselaktivität und, in jüngerer Zeit, Herzfrequenzvariabilität in Abhängigkeit vom Inspirations-/Exspirationsverhältnis.
Darüber hinaus bleibt eine zweite offene Frage bestehen: Könnten Provokationstests den Anteil der EMF-Exposition als Auslöser der symptomatischen und bioklinischen Intoleranz im Vergleich zu anderen mutmaßlichen Auslösern wie Chemikalien bestimmen? In der Tat wissen wir jetzt, dass MCS bei etwa 30 % der EHS-Patienten mit EHS assoziiert ist, dass bei MCS assoziierte Unverträglichkeitssymptome durch Chemikalienexposition ausgelöst werden und dass MCS mit klinischen Symptomen und biologischen Anomalien verbunden ist, die denen von EHS ähneln; daher könnten Chemikalien bei diesen Patienten auch ein symptomatischer und bioklinischer Auslöser sein. Darüber hinaus kann eine psychische Belastung mit einer EMF- und/oder Chemikalienexposition verbunden sein (siehe Tabelle 1). Sicherlich sollten wir bei künftigen Provokationstests bei EHS-Patienten die verschiedenen zurechenbaren Anteile dieser potenziellen Auslöser genau bestimmen, indem wir zusätzlich zu den symptomatischen Bewertungen geeignete spezifische objektive Biomarker verwenden.
Schließlich bestätigt dieser kurze Überblick über Provokationstests, dass die Wirkung von EMF auf den Organismus von mehreren physikalischen und biologischen Parametern abhängt, wie experimentell im Labor gezeigt wurde. Darüber hinaus gibt es in der Praxis keine reine Hochfrequenzstrahlung, da in allen technologischen Anwendungen Hochfrequenzstrahlung mit ELF-EMF-Modulation und -Pulsierung kombiniert wird. Echte komplexe Signale sind in ihrer Intensität zu jedem Zeitpunkt variabel – sowohl die ELF-Komponenten als auch das HF-Signal sind bioaktiv. Da elektrische Felder physikalisch mit magnetischen Feldern verbunden sind, bleibt es praktisch äußerst schwierig, die Auswirkungen der einen von denen der anderen in einem klinischen und biologischen Umfeld klar zu unterscheiden. Dies erklärt, warum die Anwendung von Provokationstests am Menschen zur Reproduktion der Realität komplex ist und die Ergebnisse schwer zu interpretieren sind. Diese Kritik sollte jedoch nicht die Verwendung dieser Tests verwerfen, sondern die Notwendigkeit gut konzipierter Provokationsstudien unterstreichen, um die Ergebnisse der klinischen Forschung mit Biomarkern und bildgebenden Verfahren zu ergänzen.
Diskussion
Was die Forschung zu EHS betrifft, so scheint es heute eine Kluft zwischen Wissenschaftlern zu geben, die medizinische Forschung betreiben, um EHS objektiv als pathologische Störung zu definieren, und jenen, die glauben, dass Provokationstests, entweder im Labor oder am Menschen, am besten geeignet sind, um die Kausalität für EMF-bezogene Umweltintoleranz und Ätiologie zu belegen.
Eine mögliche Erklärung für die verwirrenden Ziele dieser beiden unterschiedlichen Ansätze ist, dass -im Gegensatz zu anderen aktuellen pathologischen Störungen wie Krebs, Diabetes, Fettleibigkeit, Alzheimer, Herzerkrankungen usw., deren Ätiologie und Pathogenese für ihre nosologische Identifizierung nicht erforderlich ist- angenommen wird, dass es sich bei EHS um einen besonderen pathophysiologischen Zustand der Überempfindlichkeit gegenüber EMF handelt, und daher wird angenommen, dass sie klinisch und biologisch mit einer kausalen Intoleranz gegenüber der vom Menschen verursachten EMF-Exposition verbunden ist. Diese hypothetische EMF-bezogene Umweltkausalität wurde daher mit Hilfe von Provokationstests untersucht. Da diese Provokationstests hauptsächlich auf nicht geeigneten objektiven biochemischen/ biophysikalischen Methoden basierten, konnten die meisten von ihnen leider keine verlässlichen Ergebnisse liefern, wie oben betont wurde.
Ein schwerwiegender Fehler, den Rubin et al. in ihrer Übersichtsarbeit über verfügbare Provokationsstudien begangen haben, ist, dass die zahlreichen von ihnen analysierten Studien in Bezug auf Einschluss- und Endpunktkriterien in der Tat heterogen und nicht sorgfältig darauf ausgelegt waren, Sensitivitätsreaktionen auf EMF bei so genannten IEI-EMF-Patienten effektiv zu erfassen, während in der Rea-Erststudie und den beiden Havas-Studien EHS-Patienten möglicherweise nach vorab ausgewählten Ausgangsbedingungen auf der Grundlage ihrer konsistenten, messbaren Reaktionen auf EMF ausgewählt worden waren. Im Gegensatz zu solchen operativen Bedingungen könnten die unterschiedlichen heterogenen, nicht vorgescreenten Einschlussprotokolle, die in den verschiedenen von Rubin et al. analysierten Provokationsstudien verwendet wurden, erklären, warum es neben einer sehr hohen drastischen Auswahl von Studien (siehe den obigen Abschnitt über „psychologische“ Provokationstests) in vielen bisher analysierten Studien eine mögliche hypothetische hohe Dropout-Rate von hypersensiblen Patienten geben könnte, die sich weigerten, an den Studien teilzunehmen, oder die zur Nachbeobachtung verloren wurden, weil sie eine EMF-Exposition nicht tolerierten.
► Aufgrund dieser beiden Arten von möglichen Selektionsverzerrungen wird vorgeschlagen, dass die negativen Ergebnisse, die in der Mehrzahl der Provokationsstudien erzielt wurden, künstlich erzeugt worden sein könnten.
EHS hängt nicht mit psychologischen Problemen zusammen
Daher wurde fälschlicherweise spekuliert, dass die Ursachen von EHS-assoziierten Symptomen und EHS selbst nicht mit der EMF-Exposition, sondern mit einem Nocebo-Effekt zusammenhängen könnten, d.h. dass EHS eine psychologische Erkrankung ist. Angesichts dieser Hypothese berichteten einige Forscher zunächst, dass psychologische Faktoren an EHS beteiligt sein könnten. Als sie jedoch genügend Daten sammelten, stellten sie fest, dass EHS nicht mit psychologischen Problemen zusammenhängt, und korrigierten daher ihre frühere, unangemessene Hypothese. In der Tat ist der so genannte Nocebo-Effekt bestenfalls eine Hypothese, die durch spezifische, geeignete experimentelle Studien validiert werden muss. Dies ist nicht geschehen. Im Gegenteil, es hat sich gezeigt, dass die psychologischen Probleme im Zusammenhang mit EHS sekundär zum Auftreten der Krankheit waren und nicht die Ursache. Darüber hinaus zeigen die molekularen und radiologischen Anomalien, die das französische Team und andere beobachtet haben, dass es sich bei EHS um eine somatische und nicht um eine psychische Erkrankung handelt. Darüber hinaus – wie bereits erwähnt – besteht eine weitere Fehlinterpretation der Provokationstests darin, dass ihr Ziel mit der Erforschung der Ätiologie verwechselt wurde und nicht auf die Suche nach einer EMF-Expositionsintoleranz beschränkt war. Es ist jedoch zu beachten, dass MCS nicht nur als ein Zustand erhöhter symptomatischer Empfindlichkeit gegenüber mehreren Chemikalien angesehen wird, sondern auch durch Umweltchemikalien bei genetisch anfälligen Wirten verursacht wird.
Diese Überlegungen sowie das Fehlen einer früheren objektiven nosologischen Identifizierung von EHS können erklären, warum die WHO EHS bisher als morbiden Zustand und nicht als pathologische Störung eingestuft hat und warum EHS immer noch nicht in die ICD der WHO aufgenommen wurde. Eine weitere Überlegung ist, dass der ICD-Katalog der verschiedenen nosologisch identifizierten Krankheiten von der Beschreibung ihrer Ätiologie getrennt ist. Während EMF, einschließlich ELF EMF und RFR, von der IARC unabhängig als möglicherweise krebserregend anerkannt wurden, wird Krebs in der ICD-10 getrennt von EMF und anderen Ätiologien aufgeführt, wie dies auch bei den anderen in die ICD aufgenommenen Krankheiten und pathologischen Störungen der Fall ist. Während also das ICD-10-Kapitel XX mit dem Titel „Externe Ursachen von Morbidität und Mortalität“ nicht-ionisierende Strahlung wie RFR unter dem Code W90 als mögliche Ursache von Krankheiten aufführt, werden Krankheiten, die möglicherweise auf nicht-ionisierende Strahlung zurückzuführen sind, getrennt von ihren mutmaßlichen kausalen Ursachen aufgezählt. Unabhängig vom ursächlichen Ursprung von EHS gibt es daher derzeit keinen Grund zu der Annahme, dass die WHO die Aufnahme von EHS in weitere ICDs akzeptieren wird, solange sie nicht als eigenständige pathologische Störung anerkannt ist. Daher ist die klinische Forschung, die versucht, EHS objektiv zu definieren und zu charakterisieren, von entscheidender Bedeutung, wenn wir wollen, dass EHS als eigenständige pathologische Störung anerkannt wird und somit, wie von der Europäischen Akademie für Umweltmedizin (EUROPAEM) vorgeschlagen, in die künftigen ICDs der WHO aufgenommen wird.
Eine weitere Konsequenz aus all diesen Fragen ist, dass die klinische Forschung verstärkt werden sollte, um noch ungeklärte Befunde genauer zu definieren und aufzuklären. Provokationstests sollten unter solideren methodischen Bedingungen wiederholt werden, wobei nicht nur HF-Exposition, sondern auch die Exposition gegenüber allen Formen von EMF, wie ELF und Zwischenfrequenzen („schmutziger Strom“), einbezogen werden sollte – allerdings erst, nachdem diagnostische Einschlusskriterien und Bewertungsendpunkte klar und objektiv definiert worden sind. Schließlich sollte zusätzlich zu den experimentellen in vitro- und in vivo-Laborergebnissen, bei denen EMF und Chemikalien als potenzielle Krankheitsauslöser verwendet werden, auch die Epidemiologie in Betracht gezogen werden, da sie ein sehr effizientes und relevantes Instrument in der Public-Health-Forschung ist. In jedem Fall wäre es äußerst ineffizient und gefährlich, die Erforschung von Krankheiten auf Wissenschaftler zu beschränken, die mit klinischer Forschung und Medizin nicht vertraut sind. Mit anderen Worten, nur durch eine enge Zusammenarbeit zwischen Klinikern, Epidemiologen und Biologen – und auch Biophysikern und Biochemikern – wird die Wahrheit über EHS nach und nach ans Licht kommen. EHS ist nach wie vor eine faszinierende, im Entstehen begriffene Umweltpathologie, die in unserer zunehmend elektromagnetisch verschmutzten Welt, insbesondere aufgrund der weit verbreiteten Nutzung drahtloser Technologien, weltweit ein hohes Risiko für die öffentliche Gesundheit birgt. mdpi.com
von Prof. Dr. med. Dominique Belpomme, Dr. George L. Carlo, Dr. Philippe Irigaray, Dr. David O. Carpenter, Prof. Dr. Lennart Hardell, Prof. Dr. Michael Kundi, Dr. Magda Havas Ph.D., Prof. Dr. med. Franz Adlkofer, Dr. Gunnar Heuser, Dr. Anthony B. Miller, Dr. Daniela Caccamo, Dr. Chiara De Luca, Dr. Lebrecht von Klitzing, Dr. Martin L. Pall, Dr. Priyanka Bandara, Dr. Yael Stein, Cindy Sage, Prof. Morando Soffritti, Dr. Devra Davis. mdpi.com













